“中国的血脂管理指南(基层2024年)”图片和文字收集
最近,《中国心血管疾病杂志》在“中国血脂管理指南(基层2024年)”中正式发行。本文在参考和学习指南中详细介绍了血脂测试项目,血脂筛查对象,血脂管理原理和血脂管理的关键内容。
1。血脂测试项目

2。血脂筛查受试者
脂质脂质筛查有利于早期检测血脂异常群体,并指导ASCVD风险评估和干预治疗。对于普通人群,建议年龄不到40岁的成年人接受血脂测试(包括TC,LDL-C,HDL-C和TG)一次。年龄≥40岁的成年人每年至少应接受一次血脂测试。
收集静脉血液,保持饮食习惯和体重稳定性至少在收集血液前2周,在24小时内不进行剧烈的身体活动,快速持续8-12小时,至少静置5分钟。
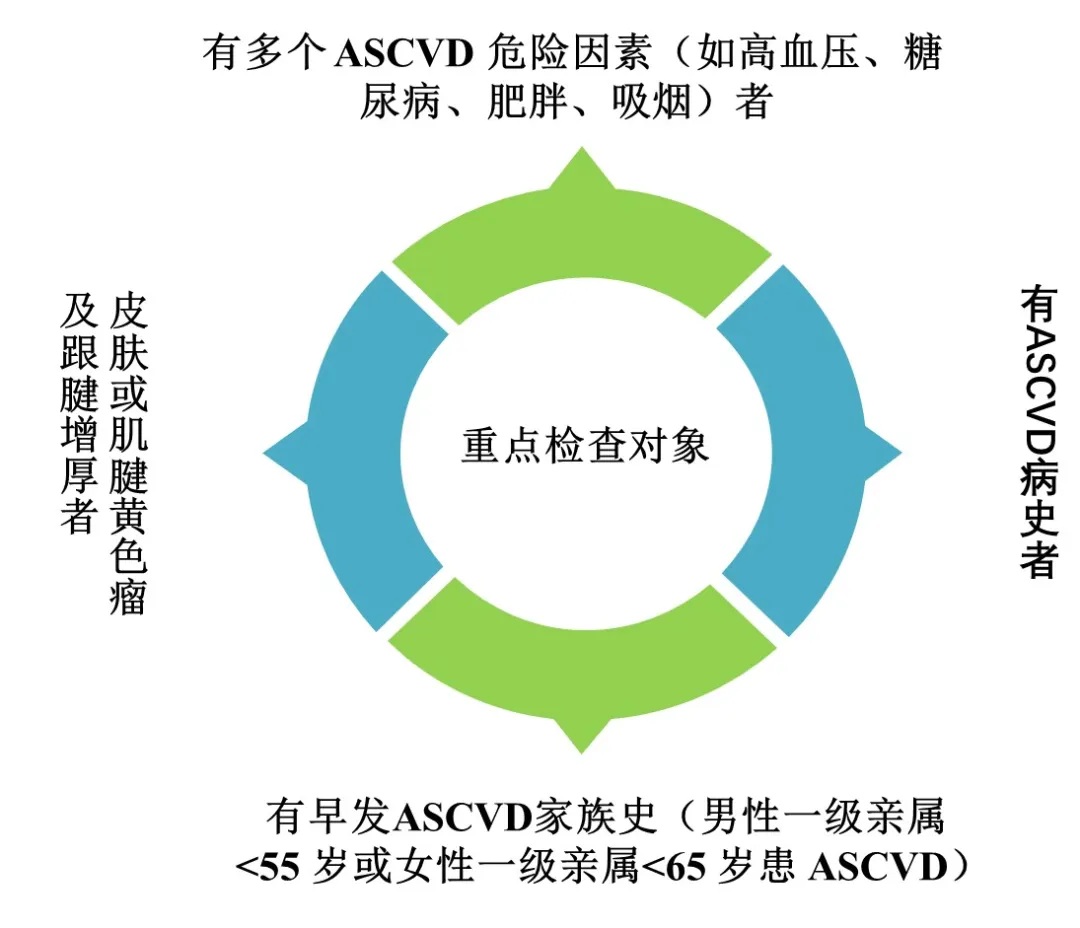
血脂检查的关键主题
3。血脂管理原理
1。ASCVD总体风险评估
基于ASCVD风险分层的不同强度水平的干预是血脂管理的核心策略,ASCVD的总体风险评估是血脂管理决策的基础。
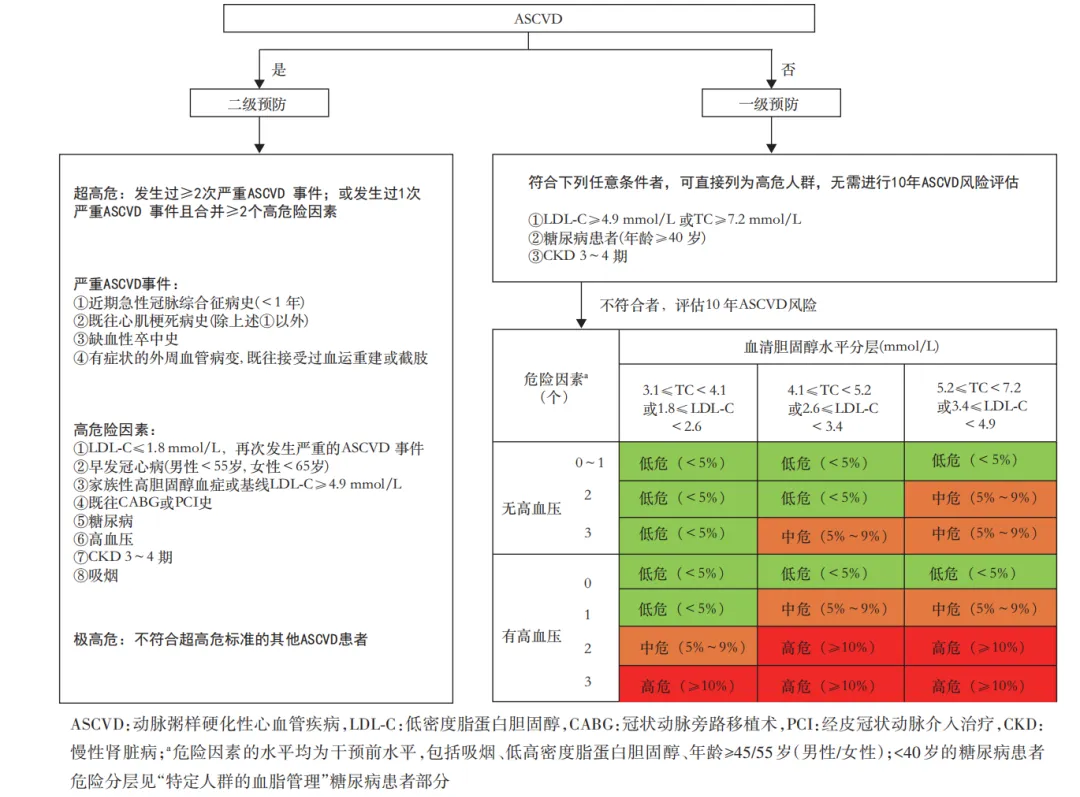
中国成年人的ASCVD总体风险评估的流程图
2。适当水平血脂的参考标准
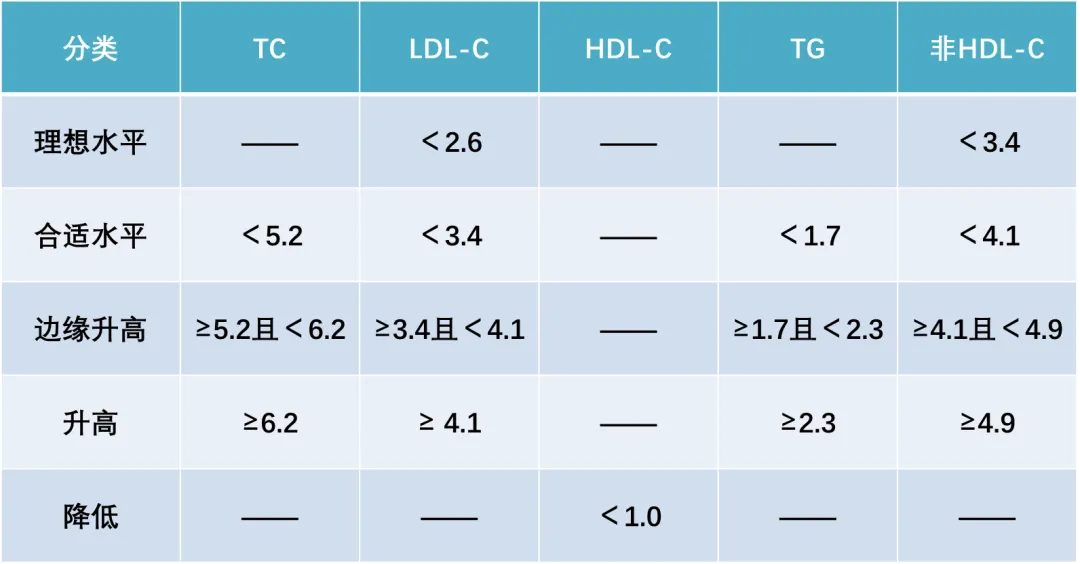
中国ASCVD一级预防低风险人群(MMOL/L)的非糖尿病患者原发性血脂指数的参考标准
注意:表中列出的值是在干预前12小时内测量的血脂水平
3。脂质还原靶标
LDL-C是降脂疗法的主要靶标。在LDL-C达到标准之后,非HDL-C是次要干预目标。可以用Eicososapentaenoic Acid(EPA)处理高TG(≥2.3mmol/L)及以上患有ASCVD高风险的患者ASCVD的高风险,以进一步降低ASCVD的风险。

LDL -C的下降越多,持续时间越长,ASCVD的风险就越大。
非HDL-C目标值= LDL − C目标值 +0.8mmol/L
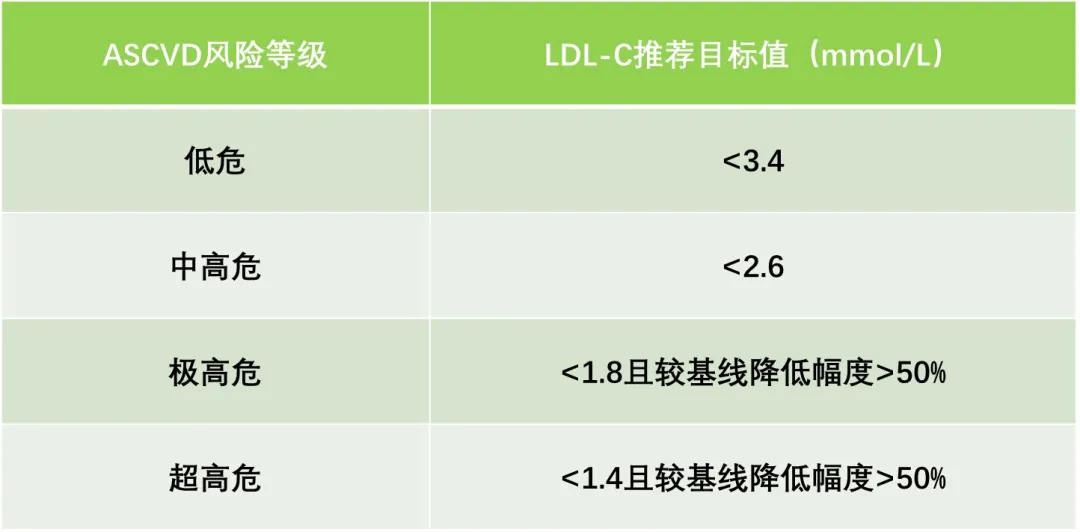
降低脂质目标的目标值
4。减少脂质策略
健康的生活方式
首先,我们建议一种健康的生活方式,包括合理的饮食,体育锻炼,减肥,戒烟和限制饮酒的适度增加。其中,合理的饮食对血脂的影响更大,主要是限制饱和脂肪酸和反式脂肪酸的摄入,并增加蔬菜和水果的摄入量,全谷物,饮食纤维和鱼类。

血脂管理的饮食疗法建议
药物治疗
在没有ASCVD的人中,如果在3个月的生活方式干预后无法实现降低脂质的靶标,则应考虑降低脂质的药物。
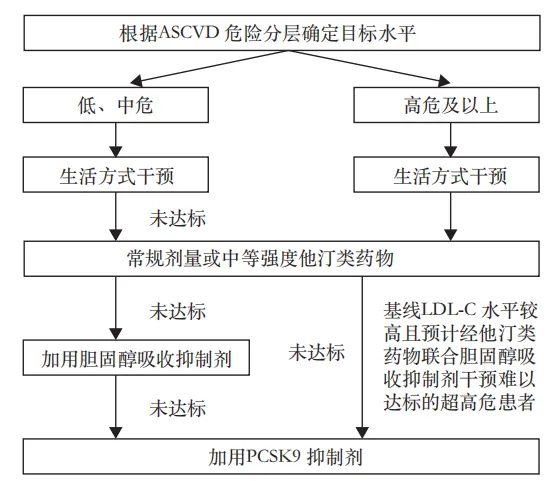
脂质减少策略的流程图
注意:ASCVD:动脉粥样硬化心血管疾病; LDL -C:LDL -C:LDL胆固醇,PCSK9:普洛蛋白转化酶枯草蛋白9
根据其主要作用,将降脂药物分为主要降低胆固醇和主要减少TG的药物。他汀类药物是降低胆固醇治疗的基础,建议从常规或中等强度的他汀类药物开始。
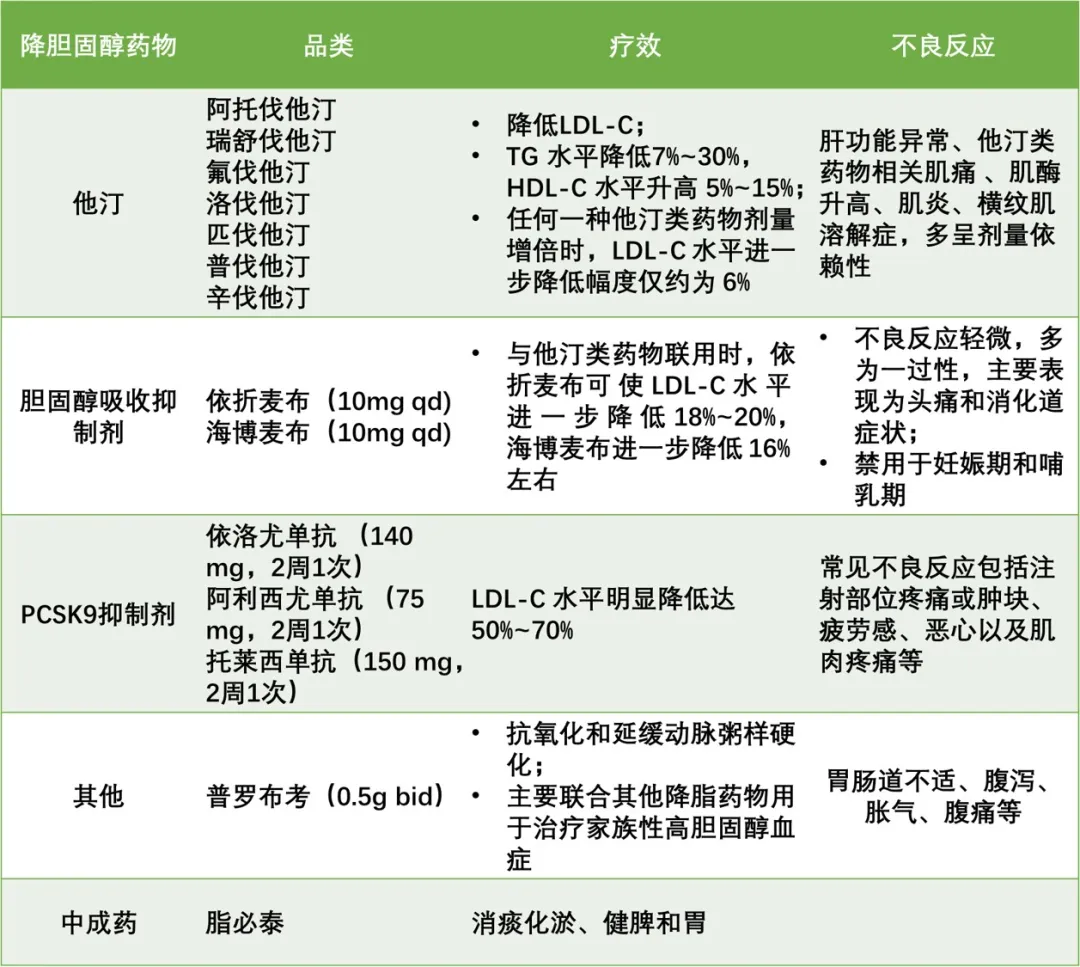
降低胆固醇的药物

他汀类药物下胆固醇强度
当TG≥5.6mmol/L时,纤维化,omega -3脂肪酸或烟酸可用于降低胰腺炎的风险。如果用中等剂量的他汀类药物治疗TG≥2.3mmol/L,则应优先考虑高剂量乙基Eicosapentaenoate(IPE)(2G,2次/d)。其次,其他Omega-3脂肪酸或脱诺比抗元素,进一步降低了ASCVD的风险。
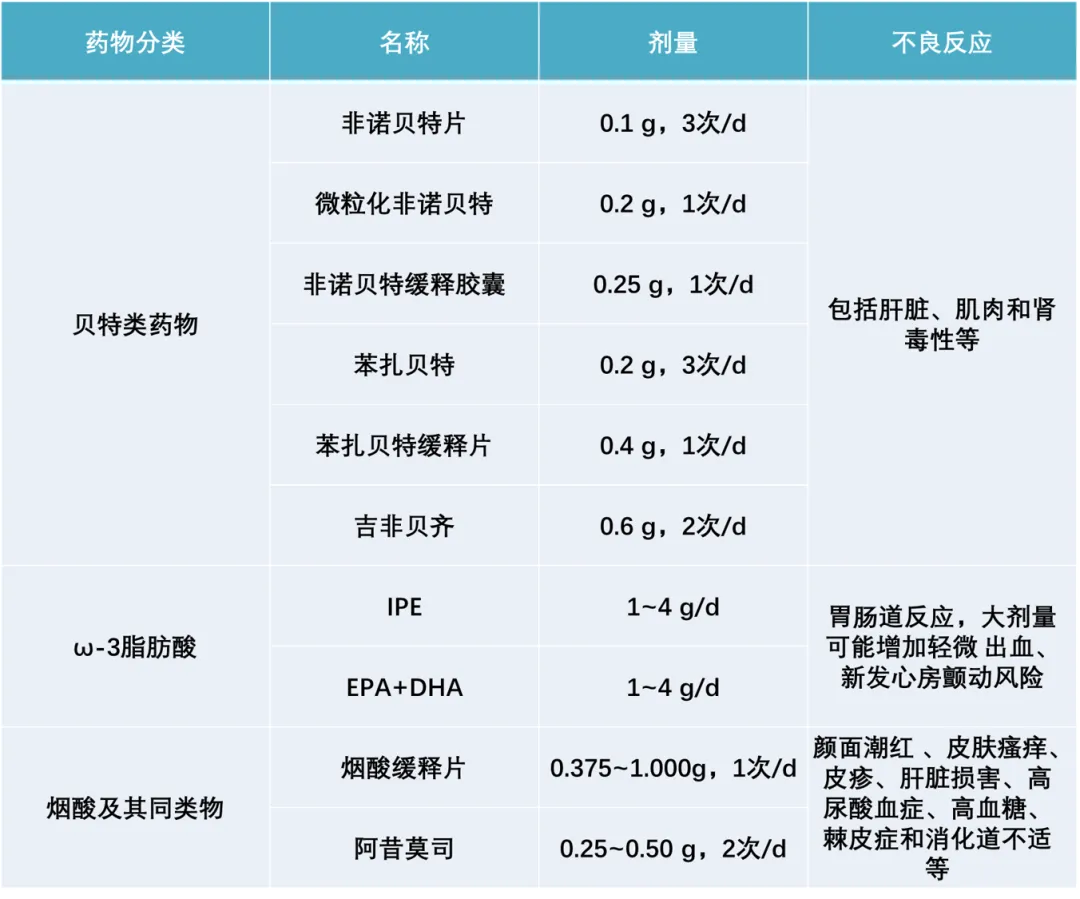
降甘油三酸酯的药物
4。特殊人群的血脂管理
1。高血压患者

高血压个体的相应LDL -C目标值应根据风险分层确定。对于具有高血压和危险因素的患者,应分类为ASCVD及以上的患者,应给予活跃的降解胆固醇治疗,而LDL-C至少应<2.6 mmol/l。
2。糖尿病患者
对于糖尿病患者,建议将LDL-C和非HDL-C用作降低脂质的靶标。建议ASCVD高风险的患者选择中等强度的他汀类药物作为基本脂质降低治疗。如果LDL -C不符合标准,则需要胆固醇吸收抑制剂或PCSK9抑制剂。

关于糖尿病患者血脂靶靶值的建议
注意:ASCVD高风险高的糖尿病患者:LDL − C <1.8 mmol/L且降低> 50%(ASCVD风险为≥3岁的风险因素≥40岁或20 - 39年,或与目标器官损害或1型糖尿病型糖尿病患者相结合,或者是1型糖尿病病程≥20岁。靶器官损伤包括蛋白尿,肾功能障碍,左心室肥大或视网膜病变。
3。慢性肾脏疾病(CKD)患者
对于轻度和中度肾功能不全的患者,他汀类药物疗法可以显着降低其ASCVD风险;对于依赖透析的严重肾功能不全的患者,他汀类药物干预研究尚未显示出任何作用。
CKD患者是高危人,他们汀类药物引起肌病。发作风险与他汀类药物的剂量密切相关,因此应避免大剂量。命运药物可以增加肌酐水平。当中度至重度CKD患者的汀类药物结合使用时,肌病的风险可能会增加。当与药物结合使用时,应根据肾小球过滤率调整剂量。
4。中风患者
缺血性中风的患者可能受益于降脂治疗。出血性中风或出血性中风病史高风险的患者应分别评估降低脂质治疗的益处和风险,而LDL-C目标值不应太低。

中风患者的脂质降低治疗建议
由中国持续医学教育网络编辑和编辑,参考材料:
[1]关于中国血脂管理指南的修订联合专家委员会。中国的血脂管理指南(基层2024年)[J]。中国心血管疾病杂志,2024,52(4):330-336。
版权声明:本文内容由互联网用户自发贡献,该文观点仅代表作者本人。本站仅提供信息存储空间服务,不拥有所有权,不承担相关法律责任。如发现本站有涉嫌抄袭侵权/违法违规的内容, 请联系本站,一经查实,本站将立刻删除。如若转载,请注明出处:http://www.hnchangli.com/html/tiyuwenda/9741.html








